

Якщо запліднення не відбувається природним способом в організмі жінки, його можна здійснити поза організмом. Процедура ЕКЗ складається з декількох етапів, кожен з яких важливий, і від кожного залежить успіх лікування.
Контрольована стимуляція яєчників (КСЯ) – перший етап протоколу ЕКЗ. Під час цього етапу пацієнтка отримує спеціальні медикаменти, які сприяють росту більш ніж одного фолікула в кожному з яєчників.
Саме КСЯ робить ЕКЗ ефективним методом лікування. Адже в результаті стимуляції виростає не один фолікул, як це зазвичай відбувається в організмі жінки, а декілька. Цей вид лікування вже пройшов перевірку часом і застосовується декілька десятиліть. Якщо спеціалісти стимулюють яєчник гонадотропінами, то це безпечно, не призводить до виснаження яєчників і не підвищує ризик захворювань репродуктивної системи. Досвідчені спеціалісти Клініки підбирають схеми призначень та дозування препаратів, основуючись на особливостях та потребах кожної пацієнтки. Лікування персоніфіковане й саме тому не несе загрози для здоров’я матері та дитини.
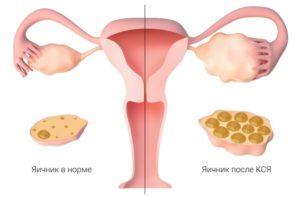
У результаті КСЯ в яєчниках виростає декілька фолікулів. У кожної пацієнтки ця кількість може бути різною залежно від оваріального резерву (запасу фолікулів в яєчнику), закладки фолікулів саме в цьому циклі, віку, чутливості рецепторів до гонадотропінів та багатьох інших факторів.
У найкращому разі з кожного фолікула, що виріс, має утворитися яйцеклітина. На практиці їх зазвичай отримується менше. Причина в тому, що не з кожного фолікула утворюється яйцеклітина, деякі фолікули можуть бути «пустими», деякі яйцеклітини можуть бути недостатньо зрілими або просто неспроможними до запліднення.
Чим більше отримується зрілих ооцитів, тим більше буде ембріонів, з яких можна вибрати саме той, що буде перенесений у цьому циклі.

З іншого боку, надмірна кількість яйцеклітин (більше 16-20) може бути ризиком для розвитку ускладнення (синдром гіперстимуляції яєчників, СГСЯ). Для таких випадків існують ефективні методи профілактики, які широко застосовуються в Клініці, що дало змогу знизити частоту ускладнень до мінімуму.
Закінчується етап КСЯ, коли фолікули досягли потрібного розміру, призначенням препарату, що викликає фінальне дозрівання яйцеклітин (тригер), який призначається строго за 35-36 годин до процедури отримання яйцеклітин.
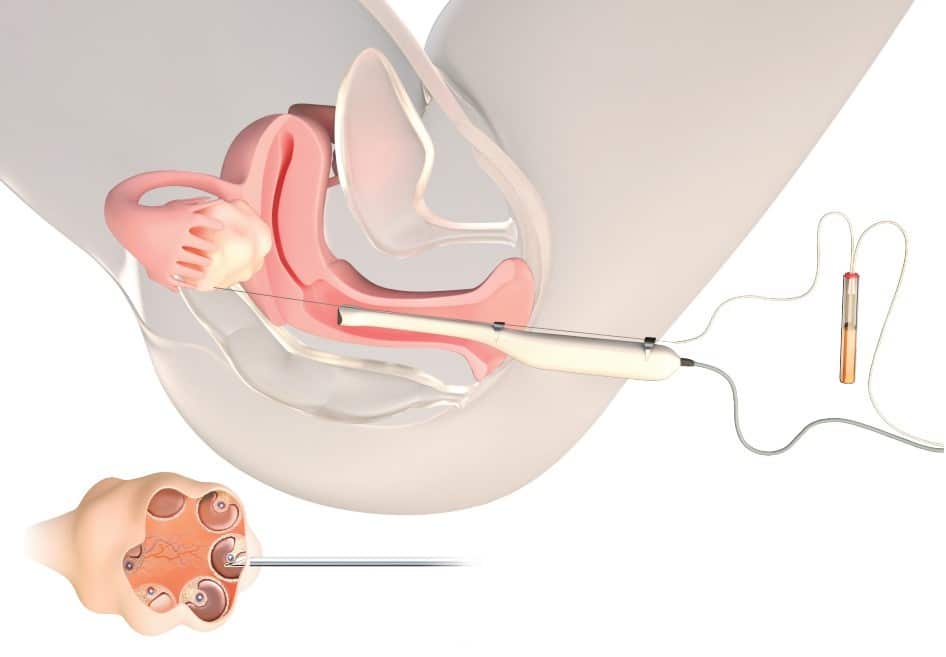
Отримання яйцеклітин з яєчників (пункцію фолікулів) проводять через 35-36 год після введення препаратів, що сприяє фінальному дозріванню яйцеклітин і відокремлення їх від стінки фолікула.
Процедура триває 15-20 хвилин, проводиться під короткочасним внутрішньовенним наркозом, тобто пацієнтка під час проведення пункції спить і не відчуває болю та дискомфорту. Також можливо провести цю процедуру з використанням місцевого знеболювального.
Для успішного виконання функції пункції пацієнтка повинна дотримуватися певних правил:
Пункцію роблять в окремій маніпуляційній за допомогою спеціальної одноразової порожнистої голки під контролем УЗД.
Пацієнтка розміщається на гінекологічному кріслі. Лікар виймає фолікулярну рідину, в якій містяться яйцеклітини з яєчників, щоб передати матеріал ембріологам.
Вони вивчають фолікулярну рідину з яйцеклітинами під мікроскопом, відбирають яйцеклітини і поміщають їх у спеціальну чашку із поживним середовищем (кожну в окремий відділ), де ооцити зберігаються до запліднення.
Уже за 1-2 години після процедури лікар розкаже про результати проведення пункції і визначить подальше лікування.
Види знеболювального, що використовуються у Клініці досить зручні. Іноді після виходу з наркозу пацієнтки можуть відчувати легке запаморочення, дискомфорт внизу живота, також можуть бути незначні кров’янисті виділення з піхви. За необхідності можуть призначити спазмолітичні або знеболювальні препарати.
Зазвичай пацієнтка проводить під наглядом 1-2 години після пункції. Лікарі не рекомендують кермувати автомобілем впродовж 18 годин після виходу з наркозу.
Для здачі сперми партнер повинен прийти в Клініку разом із жінкою. З собою потрібно мати документ з фотографією для ідентифікації особи. Так забезпечується суворий контроль походження клітин під час запліднення яйцеклітини сперматозоїдами чоловіка.
Іноді чоловіки відчувають дискомфорт зі здачею сперми в Клініці. У такому разі, про це потрібно попередити лікаря завчасно. Можна здати матеріал поза Клінікою й привезти із собою. Доставити закритий резервуар в лабораторію необхідно впродовж 40 хвилин. Перевозити резервуар потрібно в теплі, краще за все транспортувати на тілі під одягом. Матеріал буде прийнято лише від самого пацієнта, із пред’явленням паспорту.
Якщо в день пункції чоловік не може бути присутнім для здачі сперми, можна використати зданий раніше, заморожений зразок. Для цього пацієнтка повинна надати письмову підписану чоловіком згоду на розмороження сперми. Якщо пацієнт проходить андрологічне лікування, необхідно повідомити його про дату і час пункції, як тільки цю інформацію надасть гінеколог-репродуктолог.
Після отримання сперми її очищають від залишків та готують до запліднення (спеціалісти під мікроскопом перевіряють якість сперми – рухливість і кількість сперматозоїдів). Маркують ємності зі спермою дуже ретельно.
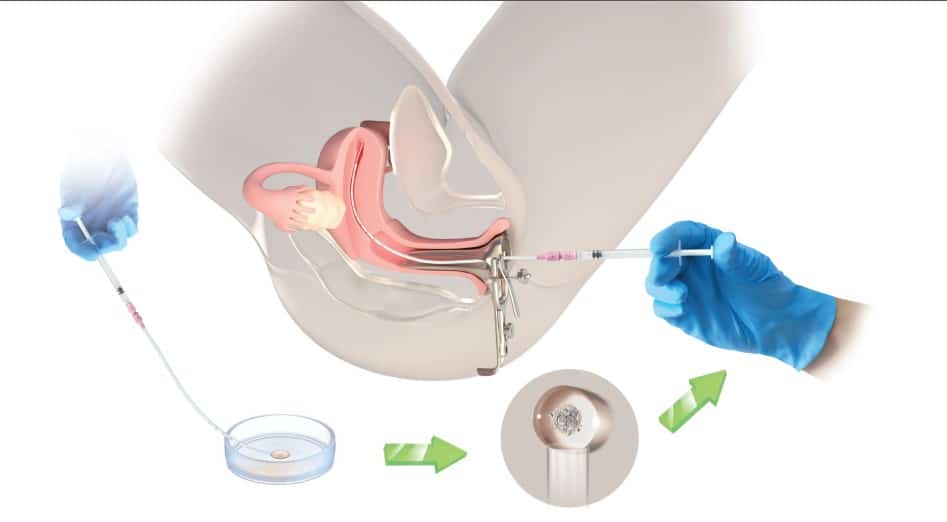
Наступний крок – запліднення яйцеклітин спермою. Для його здійснення підготовлену сперму додають в ємність з яйцеклітиною. Незважаючи на те, що запліднює яйцеклітину тільки один сперматозоїд, для успішного запліднення потрібно щоб біля яйцеклітини знаходилося не менше ніж 100 000 рухливих сперматозоїдів. Вони оточують яйцеклітину і намагаються проникнути всередину, розчиняючи частину оболонки своїми ферментами. Проникає всередину яйцеклітини лише один сперматозоїд, і його ядро поєднується з ядром яйцеклітини.
На сьогодні в якості методу запліднення в 70% випадків застосовують технологію ICSI (Intra Cytoplasmic Sperm Injection). Ця процедура дає впевненість в тому, що зроблено все можливе для того, щоб настало запліднення: сперматозоїд, який відбирали із збільшенням у 400 разів, уводять в яйцеклітину за допомогою мікроголки. Надійність цього методу пояснює його популярність та широке використання. У деяких клініках ICSI застосовують у 100% випадків. У нашій Клініці останнє рішення щодо методу запліднення приймає ембріолог у день пункції.
Під час проведення ICSI вибір сперматозоїда є дуже важливим фактором. Покращити якість селекції сперміїв для цієї маніпуляції можливо:
Після запліднення починається процес культивування ембріонів. Запліднені яйцеклітини поміщають у спеціальне середовище. Потім процес культивування ембріонів відбувається в інкубаторі з температурою 37 ˚С впродовж необхідного терміну – від 2 до 5 діб.
Зазвичай перенос ембріонів здійснюється на 3-5 день після пункції (якщо рахувати день пункції нульовим). Частіше за все ембріони переносять на стадії 4-8 бластомерів (3- 4 день) або на пізнішій стадії розвитку- бластоцисти (5-6 день).
Попередньо (зазвичай, приблизно за 10-15 днів до початку лікування) пацієнтці проводять процедуру « пробного ембріотрансферу».
М’яким катетером, аналогічним до того, що застосовуватимуть під час переносу ембріонів, проводять пробне проходження через канал шийки матки в порожнину матки, але поки що без ембріонів.
Ця маніпуляція дозволяє лікареві отримати важливу інформацію, що впливає на успішність виконання ембріотрансферу:
Маніпуляція також демонструє пацієнтці, що майбутній ембріотрансфер безболісний. Після проведення пробного переносу ембріонів пацієнтка вже не сумнівається в комфортності цієї процедури.
Для проведення ембріотрансферу в циклі жінка повинна прийти в Клініку за 30 хвилин до призначеного часу. Режим життя та харчування звичний.
Процедура переносу ембріонів здійснюється на гінекологічному кріслі в окремій маніпуляційній.
Лікар повинен узгодити кількість ембріонів із подружжям – зазвичай їх 1 або 2 (не більше 2-х). Ембріони, що залишилися, кріоконсервують.
Перенос ембріонів у порожнину матки завершує технічну частину програми ЕКЗ. Втручання лікаря не потрібне, якщо після ембріотрансферу з’явилися наступні симптоми:
Якщо після переносу з’являються такі симптоми:
необхідно терміново зв’язатися із своїм лікарем або подзвонити на
цілодобову гарячу лінію консультативної/медичної допомоги пацієнтам:
24 години на добу, 7 днів на тиждень
Можна зателефонувати за будь-яким телефоном Клініки:
У меню потрібно вибрати цифру 6 для консультації чергового лікаря. За необхідності проводиться госпіталізація в гінекологічний стаціонар Клініки.
Продовжувати вести звичний спосіб життя. Суворий постільний режим не потрібний, однак впродовж перших трьох днів (із днем переносу включно) бажано обмежити активність. За добу після ембріотрансферу можна пересуватися на довгі відстані, зокрема літаком, поїздом, авто.
Також рекомендовані:

Для підтвердження вагітності необхідно на 12-14 день після переносу ембріонів в порожнину матки здати аналіз крові на бета-субодиницю ХГЛ, який і є показником настання вагітності. Контроль рівня ХГЛ (хоріонічного гонадотропіну людини) найбільш інформативний в цей період. Не варто орієнтуватися на експрес-тести, бо визначення ХГЛ набагато надійніше, а результат тесту може бути сумнівним. Якщо ви здаєте ХГЛ за місцем проживання, переконайтеся, що Ваша лабораторія надає результати в день здачі або наступного дня.
За умови позитивного результату, ще за два тижні (за 1 місяць після ембріопереносу) необхідно підтвердити наявність вагітності, яка розвивається, провівши УЗД. Лікар проводить огляд, де і коректуються подальші призначення.
Якщо маткова вагітність підтверджена та розвивається, жінка повинна стати на облік у жіночій консультації. Це необхідно зробити не пізніше ніж на 12-й тиждень ( краще 8-10 тижнів вагітності).
Стати на облік у зв’язку з вагітністю можна в Клініці ім. академіка В. І. Грищенка або звернутися до жіночої консультації за місцем проживання. Зверніть увагу, що строк вагітності і пологів після допоміжних репродуктивних технологій визначають за останньою датою менструації, а не переносу ембріонів.
Після того як жінка стає на облік, ведення вагітності відбувається згідно з наказом МОЗ України №417 від 15.07.2011 « Про організацію амбулаторної акушерсько-гінекологічної допомоги в Україні».
Клініка рекомендує обов’язково пройти перший ультразвуковий та біохімічний скріннінг і консультацію генетика, метою яких є визначення ризиків грубих вад розвитку та хромосомних аномалій плоду. 12 тижнів – строк у який проводять скріннінг. Завдяки сучасному обладнанню та професіоналізму спеціалістів, скріннінг у Клініці академіка В.І. Грищенка гарантує високу точність.